Regionalt nätverk för studier av bukväggskirurgi
Nätverket för studier kring bukväggskirurgi har funnit sedan 2018 och har som mål att underlätta samordningen av studier kring tekniker för bråckkirurgi. I nätverket ingår framförallt enheter i mellersta Sverige och Stockholmsområdet.
De studier som listas nedan utgår från en eller flera kliniker och är i olika faser. Flertalet av de studier som är i uppstartsskedet eller nyligen initierats är beroende av effektiv inklusion och välkomnar flera centra.
Nätverket koordineras av Gabriel Sandblom, Institutionen för klinisk forskning och utbildning, Södersjukhuset. Se kontaktuppgifter nedan.
Medlemmar
Gabriel Sandblom, Södersjukhuset
Karolina Eklöv, Södersjukhuset
Sven Bringman, Södertälje
Björn Widhe, Enköping
Maria Melkemichel, Södertälje
Ursula Dahlstrand, Enköping
Åsa Hallqvist Everhov, Södersjukhuset
Anders Thorell, Ersta Sjukhus
Johanna Österberg, Mora
Ali Fathalla, Södersjukhuset
Asmatullah Katawazai, Karlskoga
Fredrik Linder, Akademiska sjukhuset Uppsala
Maria Hermann, Huddinge
Jael Tall, Ersta Sjukhus
Per Lindström, Ersta Sjukhus
Göran Rietz, Södersjukhuset
Harald Söderbäck, St. Göran
Linn Westin, Huddinge
Joakim Pålstedt, Ersta Sjukhus
Bengt Håkanson, Ersta Sjukhus
Jenny Löfgren, Solna
Alfons Matovu, Uganda
Pär Nordin, Östersund
Andreas Wladis, St. Göran
Liv Bixo, Mora
Johan Ohlsson, Danderyds sjukhus
Björn Törnqvist, Danderyds sjukhus
Elin Karlsson, Region Stockholm
Suturförslutning versus förstärkning med nät vid kirurgi av navelbråck
Suture versus Mesh repair, SUMMER trial
Studien syftar till att utvärdera om nät behövs vid öppen kirurgi av små navelbråck. Studiegruppen är patienter som opereras öppet för navelbråck med en defekt som inte överstiger 2 cm. Efter att bråcksäcken reponerats och defekten förslutits randomiseras patienten till enbart suturförslutning eller tillägg av Ultrapro advancedTM onlay som tillägg. Studien drivs från Södertälje sjukhus, men fler centra är välkomna att ansluta sig. Inklusion pågår, hittills har Södertälje, Danderyd, Norrtälje, Enköping, St. Göran, Mora och Frölunda anslutit sig.
Studieupplägg
Dubbelblind randomiserad studie, med randomisering till suturplastik eller UltraPro onlay
Studiepopulation
Patienter med navelbråck <2cm
Exklusionskriterier
- Recidivbråck
- Epigasticabråck
- Samtidigt annat ingrepp
- Multipla defekter
- Defekt >2 cm
- Graviditet
- Ålder <18 år
- Infektioner i operationsområdet
- Akut kirurgi
- BMI>35
- Ascites
- Immunosuppression
- Antikogulantiabehandling
- Bindvävssjukdom
Primärt utfallsmått
Recidivfrekvens ett år och tre år efter ingreppet
Sekundära utfallsmått
- Postoperativa komplikationer
- Smärta ett år postoperativt skattat med Ventral Hernia Pain Questionnaire
Studiestorlek
144+144=288 patienter
Studieprotokoll
Registrering
www.clinicaltrials.gov Identifier: NCT04231071
Kontaktpersoner
Maria Melkemichel, Södertälje, maria.melkemichel@regionstockholm.se
Björn Widhe, Enköping, bjorn.widhe@ki.se
Suturförslutning versus förstärkning med retromuskulärt nät vid förslutning av defekten efter nedläggning av ileostomi
Prevent Hernia after Loop Ileostomy Reversal, PHaLIR
Hur defekten bör förslutas efter ileostominedläggning för att minimera risken för ärrbråck och andra komplikationer är inte känt. Uppgifter om incidens av ärrbråck efter förslutning av defekten varierar. I den aktuella studien görs en randomisering mellan förslutning av defekten med fortlöpande suturer eller retromuskulär inläggning av UltraPro-AdvancedTM. Se flödesschemat nedan. Inklusion pågår, hittills har Södertälje, Ersta, Södersjukhuset, St. Göran och Västerås inkluderat patienter. Fler centra är välkomna.
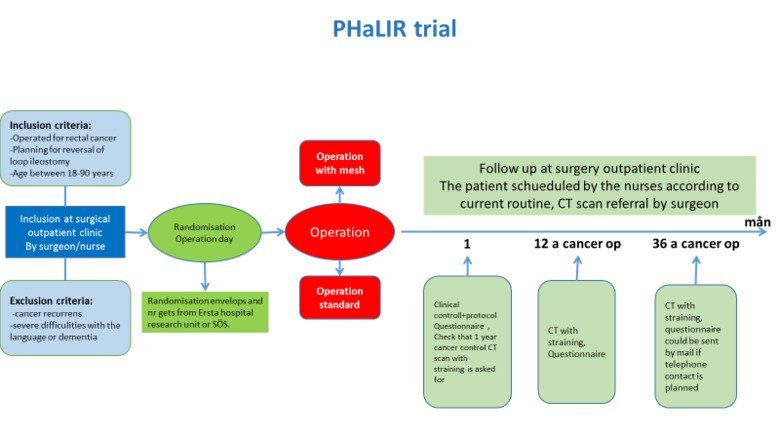
Studieupplägg
Dubbelblind randomiserad studie med jämförelse mellan förslutning av defekten med sutur respektive retromuskulär nätinläggning
Studiepopulation
Patienter som genomgår planerad nedläggning av ileostomi
Exklusionskriterier
- Oförmåga att kommunicera på svenska
- Känd tumörspridning
Primärt utfallsmått
Ärrbråck
Sekundära utfallsmått
- Operationstid
- Postoperativ vårdtid
- Postoperativ smärta
- Postoperativa komplikationer
Studiestorlek
104+104=208 patienter
Studieprotokoll
Registrering
www.clinicaltrials.gov Identifier: NCT03720262
Kontaktpersoner
Karolina Eklöv, Södersjukhuset, karolina.eklov@regionstockholm.se
Jonas Nygren, Ersta, jonas.nygren@erstadiakoni.se
Nina Blomme (forskningssjuksköterska), nina.blomme@erstadiakoni.se
Anna Rantanen (forskningssjuksköterska), anna.k.rantanen@regionstockholm.se
Åsa Hallqvst-Everhov, Södersjukhuset, asa.hallqvist-everhov@ki.se
Kemisk komponentseparation vid öppen kirurgi för ventralbråck
När ett stort ventralt ärrbråck uppstår så kontraherar sig ofta de laterala bukmusklerna. De blir då både tjockare och kortare än normalt och försvårar den kirurgiska behandlingen som syftar till att återställa mittlinjen. En möjlighet för att underlätta det kirurgiska ingreppet kan därför vara preoperativ injektion av Botulinumtoxin i laterala bukmuskulaturen för att få denna att bli smalare och längre och därmed minska tension på mittlinjen.
Botulinumtoxin har också använts för att kupera svåra smärttillstånd. En hypotes är därför också att den postoperativa smärtan blir mindre uttalad om förbehandling skett med Botulinumtoxin. Vi har därför startat upp en pilotstudie med syftet att etablera en rutin för behandling med Botulinumtoxin och utvärdera säkerheten i detta förfarande. Om studien faller väl ut kommer den följas upp av en randomiserad studie där vi jämför olika doseringsregimer.
Studieupplägg
Öppen fallserie
Studiepopulation
Patienter med ärrbråck i medellinjen med defekt >5cm som planeras för öppen kirurgi
Exklusionskriterier
- Bråck utanför medellinjen
- Pågående graviditet
- Oförmåga att kommunicera på svenska
- Överkänslighet med Botulinumtoxin
- Infektion vid det planerade insticksstället
Primärt utfallsmått
Komplikationer kopplade till Botoxinjektionen
Sekundära utfallsmått
- Smärta och livskvalitet skattad med VHPQ
- Skillnad i diastasens bredd före och efter injektionen
- Förslutning av defekten utan behov av kirurgisk komponentseparation
Studiestorlek
15 patienter
Kontaktpersoner
Göran Rietz, Södersjukhuset, goran.rietz@regionstockholm.se
Gabriel Sandblom, Södersjukhuset, gabriel.sandblom@ki.se
Ventralex patchTM versus UltraProTM Onlay vid öppen kirurgi av små ärrbråck
En metod för att åtgärda mindre bukväggsbråck är att placera ett cirkulärt nät som behåller sin platta form genom en plastring som håller det utspänt, Ventral Patch, på insidan av bråckdefekten. I det ideala fallet lägger sig en ventral patch på insidan av bukväggen, vilket därigenom borgar för att risken för recidiv minimeras och att man även minskar risken för infektioner och serom. Då det finns risk att man får bristningar i bukhinnan när nätet läggs på plats är de flesta varianterna av ventral patch som idag finns på marknaden täckta av ett nedbrytbart biologiskt material på den sidan som vetter in mot bukhålan för att minimera risken för sammanväxningar mot tarmen. De har också två flikar av polypropylene som sys upp mot bukväggen för att hålla det på plats. Tekniken med ventral patch har visserligen etablerat sig i rutinen, men ändå ifrågasatts på grund av fall där patchen lagts in på ett felaktigt sätt och då åsamkat komplikationer i bukhålan. I den aktuella studien planerar vi att lägga in nätet med en standardiserad teknik och använda den uppdaterade versionen av Ventralex patchTM som anpassats för att minimera den typen av komplikationer. Som kontrollgrupp kommer vi att randomisera hälften av gruppen till kirurgi med UltraProTM onlay. Studien kommer att genomföras parallellt med en liknande studie utgående från primära ventralbråck.
Studieupplägg
Dubbelblind randomiserad studie med jämförelse mellan Ventralex patchTM sublay och UltraProTM onlay vid öppen kirurgi av små ärrbråck
Studiepopulation
Patienter med ärrbråck i medellinjen som planeras för öppen kirurgi
Exklusionskriterier
- Defekt >4 cm
- Graviditet
- BMI>35
- Primära bråck
Primärt utfallsmått
Recidiv efter ett år
Sekundära utfallsmått
- Per- och postoperativa komplikationer
- Hematom
- Serom
- Kvarstående smärtor skattat med VHPQ
- Sjukskrivning
Studiestorlek
100+100=200 patienter
Studieprotokoll
Registrering
www.clinicaltrials.gov Identifier: NCT04358159
Kontaktpersoner
Asmatullah Katawazai, Karlskoga. asmatullah.katawazai@regionorebrolan.se
Gabriel Sandblom, Södersjukhuset, gabriel.sandblom@ki.se
Ventralex patchTM versus sutur med StratafixTM vid öppen kirurgi av primära ventralbråck
En metod för att åtgärda mindre bukväggsbråck är att placera ett cirkulärt nät som behåller sin platta form genom en plastring som håller det utspänt, Ventral Patch, på insidan av bråckdefekten. I det ideala fallte lägger sig en ventral patch på insidan av bukväggen, vilket därigenom borgar för att risken för recidiv minimeras och att man även minskar risken för infektioner och serom. Då det finns risk att man får bristningar i bukhinnan när nätet läggs på plats är de flesta varianterna av ventral patch som idag finns på marknaden täckta av ett nedbrytbart biologiskt material på den sidan som vetter in mot bukhålan för att minimera risken för sammanväxningar mot tarmen. De har också två flikar av polypropylene som sys upp mot bukväggen för att hålla det på plats. Tekniken med ventral patch har visserligen etablerat sig i rutinen, men ändå ifrågasatts på grund av fall där patchen lagts in på ett felaktigt sätt och då åsamkat komplikationer i bukhålan. I den aktuella studien planerar vi att lägga in nätet med en standardiserad teknik och använda den uppdaterade versionen av Ventralex patchTM som anpassats för att minimera den typen av komplikationer. Som kontrollgrupp kommer vi att randomisera hälften av gruppen till hullingförsedda suturer (StratafixTM). Studien kommer att genomföras parallellt med en liknande studie utgående från ärrbråck i medellinjen.
Studieupplägg
Dubbelblind randomiserad studie med jämförelse mellan Ventralex patchTM sublay och StratafixTM onlay vid öppen kirurgi av primära ventralbråck
Studiepopulation
Patienter med ventralbråck i medellinjen som planeras för öppen kirurgi
Exklusionskriterier
- Defekt >4 cm
- Graviditet
- BMI>35
- Ärrbråck
Primärt utfallsmått
Recidiv efter ett år
Sekundära utfallsmått
- Per- och postoperativa komplikationer
- Hematom
- Serom
- Kvarstående smärtor skattat med VHPQ
- Sjukskrivning
Studiestorlek
100+100=200 patienter
Studieprotokoll
Registrering
www.clinicaltrials.gov Identifier: NCT04356976
Kontaktpersoner
Asmatullah Katawazai, Karlskoga. asmatullah.katawazai@regionorebrolan.se
Gabriel Sandblom, Södersjukhuset. gabriel.sandblom@ki.se
Förstärkning av suturraden med resorberbart nät vid resuturering av fascierupturer
TIGRTM Matrix
Resuturering av aponeurosen efter en fascieruptur kompliceras ofta av lokal inflammationen traumatisering av vävnaderna. Kanterna är ofta uppfransade och svaga, vilket gör att risken för nya rupturer och senare ärrbråck ökar. Idag försöker man ofta lösa det genom att ta mycket stora vävnadstag med suturerna, vilket i sig kan leda till trauma mot vävnaden och smärtor. Man brukar också förse patienten med gördel efter ingreppet för att stadga vävnaden. Eftersom det inte går att få några andra stödjepunkter i vävnaden för att uppnå stadga i vävnaden är risken ändå stor att den höga belastningen på vävnaden gör att suturerna skär igenom igen.
Ett sätt undvika nya sårkomplikationer efter en sårruptur är att använda ett konstgjort nät som armering i vävnaden. Genom att lägga nätet framför bukväggsfascian kan man avlasta snittet och låta belastningen vara på själva nätet istället för den nya suturraden. Nackdelen med ett sådant när är dock att det riskerar att ge upphov till serom och kroniska smärtor. Dessutom är sårområdet efter en sårruptur ofta kontaminerat, vilket gör att bakterier kan få fäste i nätet och ge upphov till kroniska infektioner.
Problemen med permanenta syntetiska nät skulle kunna undvikas genom att använda ett nät som resorberas i takt med att ny ärrvävnad bildas. För det syftet finns TIGRTM Matrix, TIGRTM Matrix är varpstickad av två olika syntetiska resorberbara fibrer, som bryts ned genom hydrolys och resorberas genom naturlig biologisk metabolism. Nätet ger därmed den styrka som krävs för att inte tidiga ärrbråck ska utvecklas, utan att hämma den mekaniska stimulans som krävs för en fysiologisk ärrbildning.
Sedan tidigare har vi initierat en studie för att undersöka om TIGRTM Matrix kan användas för att förebygga ärrbråck (Clinicaltrials.gov, NCT02487134). I detta projekt planerar vi att gå vidare i utvärderingen av TIGRTM Matrix genom att undersöka om samma nät går att använda som förstärkning av vävnaden efter att sårrupturer uppstått.
Studieupplägg
Pilotstudie utan kontroller
Studiepopulation
Patienter som reopereras för fastieruptur
Exklusionskriterier
- Uttalad svullnad i buken där bukkompartmentsyndrom kan befaras.
- Tid sedan primära ingreppet >30 dagar
Primärt utfallsmått
Postoperativa komplikationer
Sekundära utfallsmått
- Nya fasierupturer
- Ärrbråck
Studiestorlek
20 patienter
Studieprotokoll
Kontaktperson
Gabriel Sandblom, gabriel.sandblom@ki.se
Kirurgisk behandling av Abdominal Cutaneous Nerve Entrapment Syndrome (ACNES)
Entrapment av sensorisk nervgrenar i deras utträde genom bukväggen är ett tillstånd med kroniska smärtor i buken. Tillståndet kan behandlas genom att man lägger blockader intill nervutträdet eller genom att resecera nerven.
Diagnosen har dock ifrågasatts eftersom det inte finns några sätt att verifiera den andra än att genom den presumtiva behandlingen leder till en subjektiv lindring av symptomen. Det finns studier som talar för att en väl strukturerad utredning och behandling ger lindring av symptomen, även om placeboeffekten av naturliga skäl också spelar in. För att utvärdera vad som är effekten av den kirurgiska behandlingen och vad som är patientens bekräftelse på förväntningarna av behandlingen skulle det behövas mer kontrollerade och genomtänkta studier. Vi är i ett mycket tidigt planeringsskede kring en studie om kirurgisk behandling av ACNES. Hur en sådan studie skulle kunna läggas upp behöver diskuteras, men för att den ska kunna genomföras på ett effektivt sätt behövs sannolikt flera centra.
Kontaktpersoner
Göran Rietz, Södersjukhuset, goran.rietz@regionstockholm.se
Gabriel Sandblom, Södersjukhuset, gabriel.sandblom@ki.se
Kirurgisk behandling av rektusskidediastas
Det har under senaste åren publicerats ett antal arbeten som visat på att symptom kopplade till bålinstabilitet hos kvinnor med rektusskidediastas kan lindras om man kirurgiskt åtgärdar diastasen. Flera olika alternativ har föreslagits, både öppna och laparoskopiska, med eller utan nätförstärkning. Även om studierna har visat goda resultat har de dock ifrågasatts, delvis på grund av avsaknaden av tillförlitliga instrument för att mäta vad kirurgin har för betydelse för bålstabiliteten. Då det kan finnas kosmetiska fördelar med ett sådant ingrepp kan det också vara svårt att göra åtskillnad mellan den nytta patienten förmedlar av ingreppet i form av förbättrad kosmetik respektive bålstabilitet. Det behövs därför bättre metoder både för att utvärdera och skatta bålstabiliteten på ett reproducerbart sätt och på instrument för att utvärdera patientupplevelsen.
På Ersta Sjukhus finns planer på en randomiserad studie syftande till att jämföra olika kirurgiska tekniker. Vi har också formerat en grupp som har som mål att utveckla bättre metoder både för preoperativ utvärdering och för att skatta bålstabiliteten.
Kontaktpersoner
Joakim Pålstedt, Ersta Sjukhus, joakim.palstedt@erstadiakoni.se
Bengt Håkanson, Ersta Sjukhus, Bengt.Hakanson@erstadiakoni.se
Liv Bixo, Mora, liv.bixo@regiondalarna.se
Anders Olsson, anders.olsson@ki.se
Gabriel Sandblom, Södersjukhuset, gabriel.sandblom@ki.se
VACOR
Studien avser patienter som drabbats av tarmperforation som kräver akut operation. Vid operationens avslut kan man välja att stänga bukväggen på ett konventionellt sätt med primär sutur eller att stänga bukväggen tillfälligt med en specialutvecklad vakuum sugsvamp (Vacuum Assisted Closure -VAC).
Fördelen med VAC-metoden är att man efter cirka två dagar har möjlighet att inspektera bukhålan igen för komplikationer eller infektioner, som sedan kan repareras i tid. Nackdelen är att patienten måste sövas igen. Om förhållandena i bukhålan är tilfredställande kan bukväggen förslutas på normalt vis. Om det fortfarande finns förhållanden som man uppskattar kan ge upphov till problem kan VAC återinsättas och sedan utförs en ny undersökning av bukhålan två dagar senare.
Fördelarna med den konventionella förslutningen av bukväggen är att patienten inte behöver genomgå ytterligare ingrepp om allt går okomplicerat. Nackdelen med den konventionella stängningen är att det kan vara svårt att veta om det finns komplikationer på vägen och att du därmed börjar behandlingen för sent.
För att utvärdera de två olika strategierna jämför vi dem i en randomiserad multicenterstudie. Studien utgår från Odense, med Södersjukhuset som en ingående enhet.
Studieupplägg
Randomiserad multicenterstudie
Studiepopulation
Patienter som genomgår akut kirurgi för organperforation
Exklusionskriterier
- Ventrikel- eller duodenumperforation
- Immunosuppressioin
- Kronisk leversjukdom
- Perforation till följd av trauma
Primärt utfallsmått
Kirurgiska komplikationer
Sekundära utfallsmått
- Mortalitet
- Peritonit
- Ärrbråck
- Kostnadseffektivitet
Registrering
Clinicaltrials.gov Identifier: NCT03932461
Studieprotokoll
Kontaktpersoner
Gabriel Sandblom, gabriel.sandblom@ki.se
Carl-Jacob Khailat Holmberg, carl-jacob.khailat-holmberg@regionstockholm.se
Andreas Älgå, andreas.alga@ki.se
Prospektiv kohortstudie ventrala bråck
Det finns flera kirurgiska tekniker för att behandla ventrala bråck. Dessa tekniker kan delas upp i öppna, laparoskopiska, eller robotassisterade operationer. Samtliga inkluderar att ett nät opereras in. Vid öppen operation placeras nätet vanligen i det retromuskulära lagret medan man vid konventionell laparoskopisk operation oftast placerar nätet intraabdominellt. Laparoskopisk operation har fördelar jämfört med öppen metod när det gäller sårkomplikationer och operationstid men postoperativ smärta har varit ett problem och det finns farhågor om långsiktiga risker för ileus och fistulering med intraabdominell nätplacering. På senare år har utvecklingen gått emot att finna tekniker för att placera nätet retromuskulärt även vid laparoskopisk operation. Med robotassistans har det visat sig genomförbart vilket har gjort att det tillvägagångssättet har ökat markant senaste åren.
Det öppna tillvägagångssättet har använts under lång tid men är förknippat med fysiologisk stress, postoperativ smärta och höga sårinfektioner och seromfrekvenser [1]. Med det öppna tillvägagångssättet placeras nätet vanligtvis i det retromuskulära lagret.
Det laparoskopiska tillvägagångssättet, med IPOM (IntraPeritoneal Onlay Mesh) eller IPOM+(IntraPeritoneal Onlay Mesh med fasia-stängning) har också rutinmässigt använts för reparation av ventral bråck under de senaste 15-20 åren. Operationstid och sårinfektionsfrekvens är lägre med laparoskopi jämfört med den öppna metoden. Dess tekniker är tekniskt svåra att utföra med konventionell laparoskopi. Robotassisterad teknik innebär dock fördelar som gör att man enklare kan tillämpa dessa metoder.
För att närmare undersöka fördelarna med robotassisterad ventralbråckskirurgi genomför vi en kohortstudie i Stockholms region. Studien planeras som en populationsbaserad, prospektiv kohortstudie i Region Stockholm. Vi inkluderar vuxna patienter med bråck i medellinjen ≥ 4 cm i breddmått. Det motsvarar ”large hernias”, när det gäller primära bråck och kategorierna W2 och W3 enligt European Hernia Societys klassificering av ventrala bråck(8). Kohorten definieras utifrån de som registreras i svenska ventralbråcksregistret (Välkommen! | Kvalitetsregistret för Svenska Bukväggsbråck (ventralhernia.se). I kohortstudien adderar vi variabler till det som idag registreras i ventralbråcksregistret och följer upp dem för att kartlägga postoperativa smärtor och livskvalitet.
Studieupplägg
Kohortstudie med prospektiv datainsamling
Exklusionskriterier
- Bråckoperationer utanför medellinjen
- Bråckoperationer kombinerade med tarmingrepp exkluderas
- Bråck med diameter < 4 cm
Studiepopulation
Vuxna patienter med bråck i medellinjen ≥ 4 cm i breddmått (W2 och W3 enligt European Hernia Societys klassificering av ventrala bråck) som genomgår kirurgi i region Stockholm
Primärt utfallsmått
Postoperativa komplikationer
Sekundära utfallsmått
- Postoperativ smärta
- Livskvalitet skattad med EQ-5D
- Kostnadseffektivitet
Studiestorlek
200 patienter
Studieprotokoll
Kontaktpersoner
Johan Ohlsson, Danderyds sjukhus, johan.ohlsson@regionstockholm.se
Björn Törnqvist, Danderyds sjukhus, bjorn.tornqvist@regionstockholm.se
Göran Rietz, Södersjukhuset, goran.rietz@regionstockholm.se
Uppföljning efter resektion av endometrios i bukväggen – ENABLE studien (Endometriosis and Abdominal Lesion Excision) en multicenterstudie
Endometrios är en vanlig orsak till buksmärtor hos kvinnor i fertil ålder. Manifestation av endometrios i bukväggen är däremot ovanligt men för drabbade kvinnor kan det innebära mycket smärtor, ofta återkommande i cykler i takt med menstruationscykeln, samt en ömmande knöl. Kirurgi med excision av endometrioshärdar från bukväggen kan göras av gynekolog när det gäller små eller subkutant belägna förändringar men sker oftast i samarbete med kirurg när det gäller större förändringar då muskelvävnad och fascia måste excideras. Denna kirurgi är alltså ovanlig och tidigare har den gjorts på många sjukhus med väldigt få operationer per kirurg/gynekolog.
Vanligaste lokalisationen av bukväggsendometrios är i ärr efter kejsarsnitt, men endometrios kan även manifestera sig i andra delar av bukväggen. Kirurgisk resektion av endometrioshärdar har alltmer blivit ett standardingrepp, men vilka konsekvenser kirurgin har är ännu osäkert. Om resektionen innebär att stora defekter lämnas kan dessa täckas med syntetiska nät eller genom vävnadsförflyttning. Det finns dock en viss risk att kirurgin i sig ger bestående symptom från bukväggen. Ännu finns det få studier där man systematiskt följt upp kvinnor som genomgått kirurgi för endometrios i bukväggen.
Studien har som mål att utvärdera det långsiktiga resultatet av kirurgi för endometrios i bukväggen. Då syftet med endometrioskirurgi primärt är att reducera smärtor är det viktigt att ingreppet inte ger upphov till iatrogena smärtor eller funktionsnedsättning i bukväggen. Målsättningen är därför att besvara hur utfallet av kirurgi för endometrios i Sverige ser ut med avseende på följande:
- Kvarstående defekter i bukväggen efter det primära ingreppet
- Bestående smärtor
- Bukväggsfunktion
Kvinnor som genomgår kirurgi för endometrios följs prospektivt för att utvärdera nyttan av kirurgin och de metoder vi använder. Vi kommer att använda VHPQ (ventral hernia pain questionaire) och EHP-30 (Endometriosis Health Profile 30) inför kirurgin och efter ett år.
Studieupplägg
Kohortstudie med prospketivt insamlade data
Studiepopulation
Kvinnor som genomgår kirurgi för endometrios med engagemang av bukväggen
Exklusionskriterier
Kvinnor som inte önskar delta
Kvinnor som inte behärskar svenska språket
Studiestorlek
50 kvinnor
Primärt utfallsmått
Smärta och bukväggsfunktion skattat med VHPQ
Sekundära utfallsmått
- Symptom skattade med EHP-30
- Komplikationer inklusive reoperationer
- Bråck på platsen för bukväggsresektionerna
- Recidiv av endometrios
Studieprotokoll
Kontaktpersoner
Sara Velandia Johansson, VO kvinnosjukvård, Södersjukhuset, sara.velandia-johansson@regionstockholm.se
Karin Isaksson, VO kirurgi, Södersjukhuset, karin.isaksson@regionstockholm.se
